医薬品情報
| 総称名 | レナリドミド |
|---|---|
| 一般名 | レナリドミド |
| 欧文一般名 | Lenalidomide |
| 製剤名 | レナリドミドカプセル |
| 薬効分類名 | 抗造血器悪性腫瘍剤 |
| 薬効分類番号 | 4291 |
| ATCコード | L04AX04 |
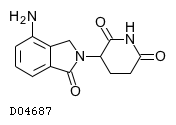
| KEGG DRUG |
D04687
レナリドミド
|
| KEGG DGROUP |
DG00744
レナリドミド
DG01936
TNF阻害薬
|
| JAPIC | 添付文書(PDF) |
添付文書情報2025年6月 改訂(用法変更)(第2版)
商品情報 3.組成・性状
| 販売名 | 欧文商標名 | 製造会社 | YJコード | 薬価 | 規制区分 |
|---|---|---|---|---|---|
| レナリドミドカプセル2.5mg「トーワ」 (後発品) | LENALIDOMIDE CAPSULES 2.5mg"TOWA" | 東和薬品 | 4291024M2063 | 3137.8円/カプセル | 毒薬, 処方箋医薬品注) |
| レナリドミドカプセル5mg「トーワ」 (後発品) | LENALIDOMIDE CAPSULES 5mg"TOWA" | 東和薬品 | 4291024M1067 | 3590.6円/カプセル | 毒薬, 処方箋医薬品注) |
1. 警告
1.2 本剤の胎児への曝露を避けるため、本剤の使用については、適正管理手順(以下、「本手順」)が定められているので、関係企業、医師、薬剤師等の医療関係者、患者やその家族等の全ての関係者が本手順を遵守すること1)。[2.2、9.5参照]
1.3 妊娠する可能性のある女性に投与する場合は、投与開始前に妊娠検査を行い、陰性であることを確認した上で投与を開始すること。また、投与開始予定4週間前から投与終了4週間後まで、性交渉を行う場合はパートナーと共に極めて有効な避妊法の実施を徹底(男性は必ずコンドームを着用)させ、避妊を遵守していることを十分に確認するとともに定期的に妊娠検査を行うこと。なお、本剤の投与期間中に妊娠が疑われる場合には、直ちに本剤の投与を中止し、医師等に連絡するよう患者を指導すること。[9.4.1、9.5参照]
1.4 本剤は精液中へ移行することから、投与終了4週間後まで、性交渉を行う場合は極めて有効な避妊法の実施を徹底(男性は必ずコンドームを着用)させ、避妊を遵守していることを十分に確認すること。また、この期間中は妊婦との性交渉は行わせないこと。[9.4.2、16.3参照]
1.5 本剤の投与は、緊急時に十分対応できる医療施設において、造血器悪性腫瘍の治療に対して十分な知識・経験を持つ医師のもとで、本剤の投与が適切と判断される患者のみに行うこと。また、治療開始に先立ち、患者又はその家族等に有効性及び危険性(胎児への曝露の危険性を含む)を十分に説明し、文書で同意を得てから投与を開始すること。
2. 禁忌
次の患者には投与しないこと
4. 効能または効果
5. 効能または効果に関連する注意
<効能共通>
<5番染色体長腕部欠失を伴う骨髄異形成症候群>
5.2 国際予後判定システム(International prognostic scoring system:IPSS)によるリスク分類の中間-2リスク及び高リスクに対する有効性及び安全性は確立していない。
6. 用法及び用量
<多発性骨髄腫>
他の抗悪性腫瘍剤との併用において、通常、成人にはレナリドミドとして、併用する抗悪性腫瘍剤の投与サイクルを考慮して、以下のA法またはB法で経口投与する。なお、患者の状態により適宜減量する。
A法
1日1回25mgを21日間連日投与した後、7日間休薬する。これを1サイクルとして投与を繰り返す。
B法
1日1回25mgを14日間連日投与した後、7日間休薬する。これを1サイクルとして投与を繰り返す。
<5番染色体長腕部欠失を伴う骨髄異形成症候群>
通常、成人にはレナリドミドとして1日1回10mgを21日間連日経口投与した後、7日間休薬する。これを1サイクルとして投与を繰り返す。なお、患者の状態により適宜減量する。
7. 用法及び用量に関連する注意
<効能共通>
7.1 腎機能障害患者では、本剤の血中濃度が上昇することが報告されているため、投与量及び投与間隔の調節を考慮するとともに、患者の状態をより慎重に観察し、有害事象の発現に十分注意すること。[9.2、16.6.1、17.1.3参照]
7.2 高脂肪食摂取後の投与によってAUC及びCmaxの低下が認められることから、本剤は高脂肪食摂取前後を避けて投与することが望ましい。[16.2.1参照]
7.3 血小板減少又は好中球減少を除くGrade3又は4の副作用(GradeはCTCAEに基づく)が発現した場合には、本剤の休薬か中止を考慮すること。投与の再開は、患者の状態に応じて判断すること。
<多発性骨髄腫>
7.5 未治療の多発性骨髄腫に対するダラツムマブ(遺伝子組換え)・ボルヒアルロニダーゼ アルファ(遺伝子組換え)配合皮下注製剤、ボルテゾミブ及びデキサメタゾンとの併用については、本剤の休薬・減量基準も含め、ダラツムマブ・ボルヒアルロニダーゼ アルファ配合皮下注製剤の電子添文を参照すること。
7.6 本剤単独投与での有効性及び安全性は確立していない。
7.7 血小板減少又は好中球減少が発現した場合には、下表を参照し本剤の休薬等を考慮すること。[8.2、9.1.2、11.1.3参照]
| 血小板数/好中球数 | 治療中の処置及び再開時の減量の目安 | |
| 血小板減少 | 25,000/μL未満に減少 | 本剤を休薬する。 その後50,000/μL以上に回復した場合には、本剤を休薬前の投与量から5mg減量して再開。 なお、休薬前の投与量が5mgの1日1回投与の場合は、本剤2.5mgを1日1回投与で再開。 |
| 好中球減少 | 500/μL未満に減少又は発熱性好中球減少症(1,000/μL未満に減少及び体温38.5℃以上の場合) | 本剤を休薬する。 その後1,000/μL以上に回復した場合には、本剤を休薬前の投与量から5mg減量して再開。 なお、休薬前の投与量が5mgの1日1回投与の場合は、本剤2.5mgを1日1回投与で再開。 |
本剤を減量した後、医師により骨髄機能が回復したと判断される場合には用量を5mgずつ増量(2.5mg投与の場合は5mgへ増量)することができる。ただし、開始用量を超えないこと。
| 血小板数/好中球数 | 治療中の処置及び再開時の減量の目安 | |
| 血小板減少 | 30,000/μL未満に減少 | 本剤を休薬する。 その後30,000/μL以上に回復した場合には、本剤15mgを1日1回投与で再開。 |
| 休薬2回目以降、再度30,000/μL未満に減少 | 本剤を休薬する。 その後30,000/μL以上に回復した場合には、本剤を前回投与量から5mg減量して1日1回で再開。 | |
| 好中球減少 | 1,000/μL未満に減少 | 本剤を休薬する。 ・その後1,000/μL以上に回復(ただし、副作用は好中球減少のみ)した場合には、本剤25mgを1日1回投与で再開。 ・その後1,000/μL以上に回復(ただし、好中球減少以外の副作用を認める)した場合には、本剤15mgを1日1回投与で再開。 |
| 休薬2回目以降、再度1,000/μL未満に減少 | 本剤を休薬する。 その後1,000/μL以上に回復した場合には、本剤を前回投与量から5mg減量して1日1回で再開。 |
<5番染色体長腕部欠失を伴う骨髄異形成症候群>
7.8 血小板減少又は好中球減少が発現した場合には、下表を参照し本剤の休薬等を考慮すること。[8.2、9.1.2、11.1.3参照]
| 血小板数/好中球数 | 治療中の処置及び再開時の減量の目安 | |
| 血小板減少 | 25,000/μL未満に減少 | 本剤を休薬する。 次のいずれかの場合には、本剤を休薬前の用量から1用量レベル注)下げた用量で再開。 ・測定値が50,000/μL以上に回復した場合。 ・7日以上の間隔をあけて測定値が2回以上25,000/μLから50,000/μLであった場合。 |
| 好中球減少 | 500/μL未満に減少 | 本剤を休薬する。 測定値が500/μL以上に回復した場合には、本剤を休薬前の用量から1用量レベル注)下げた用量で再開。 |
注)再開時の用量レベル
| 用量レベル | 本剤の用法・用量 |
| 開始用量 | 1日1回10mgを21日間連日経口投与した後、7日間休薬する。これを1サイクルとして投与を繰り返す。 |
| 用量レベル1 | 1日1回5mgを連日経口投与する。 |
| 用量レベル2 | 2日に1回5mgを経口投与する。 |
| 用量レベル3 | 1週間に2回5mgを経口投与する。 |
8. 重要な基本的注意
8.1 本剤投与開始から投与中止4週間後までは、献血、精子・精液の提供をさせないこと。[16.3参照]
8.2 本剤の投与により重篤な好中球減少症及び血小板減少症等の骨髄抑制が発現することがあるため、定期的に血液学的検査を行うこと。また、本剤の投与にあたっては、G-CSF製剤の適切な使用も考慮すること。[7.7、7.8、9.1.2、11.1.3参照]
8.4 海外臨床試験において、疲労、めまい、傾眠、霧視、錯乱が報告されているので、本剤投与中の患者には自動車の運転等危険を伴う機械の操作を避けるよう注意すること。
8.5 腫瘍崩壊症候群があらわれることがあるので、腫瘍量の多い患者では、血清中電解質濃度測定及び腎機能検査を行うなど、患者の状態を十分に観察すること。[11.1.8参照]
8.6 甲状腺機能低下症があらわれることがあるので、定期的に検査を行うなど、観察を十分に行うこと。[11.1.12参照]
8.7 重篤な腎障害があらわれることがあるので、定期的に検査を行うなど、観察を十分に行うこと。[11.1.17参照]
8.8 本剤の投与により、疼痛、発熱、皮疹等を伴うリンパ節の腫大等を特徴とする腫瘍フレアがあらわれることがあるので、患者の状態を十分に観察すること。
9. 特定の背景を有する患者に関する注意
9.1 合併症・既往歴等のある患者
9.1.1 深部静脈血栓症のリスクを有する患者
9.1.2 骨髄抑制のある患者
9.1.3 臓器移植歴(造血幹細胞移植歴を含む)のある患者
移植臓器に対する拒絶反応又は移植片対宿主病が発現するおそれがある。
9.1.4 サリドマイドによる重篤な過敏症の既往歴のある患者
9.1.5 B型肝炎ウイルスキャリアの患者又は既往感染者(HBs抗原陰性、かつHBc抗体又はHBs抗体陽性)
9.2 腎機能障害患者
投与量及び投与間隔の調節を考慮するとともに、患者の状態をより慎重に観察し、有害事象の発現に十分注意すること。副作用が強くあらわれるおそれがある。また、腎機能障害が悪化することがある。[7.1、16.6.1、17.1.3参照]
9.4 生殖能を有する者
9.4.1 妊娠する可能性のある女性には、本剤投与開始4週間前及び本剤投与開始3日前から投与開始直前までに妊娠検査を実施し、妊娠していないことを確認後に投与を開始すること。また、本剤の治療中は4週間を超えない間隔で、本剤の投与終了の際は本剤投与終了時及び本剤投与終了4週間後に妊娠検査を実施すること。投与開始予定4週間前から投与終了4週間後まで、性交渉を行う場合はパートナーと共に極めて有効な避妊法の実施を徹底(男性は必ずコンドームを着用)させ、避妊を遵守していることを十分に確認すること。なお、本剤の投与期間中に妊娠が疑われる場合には、直ちに本剤の投与を中止し、医師等に連絡するよう患者を指導すること。[1.3、9.5参照]
9.5 妊婦
9.6 授乳婦
授乳中の女性には投与しないことが望ましいが、やむを得ず投与する場合には授乳を中止させること。
9.7 小児等
小児等を対象とした臨床試験は実施していない。
9.8 高齢者
患者の状態を観察しながら慎重に投与すること。一般に生理機能が低下している。
10. 相互作用
10.2 併用注意
| ジギタリス製剤 (ジゴキシン等) [16.7.1参照] | ジゴキシンの血漿中濃度が増加するとの報告があるので、併用する場合には注意すること。 | 機序不明 |
11. 副作用
11.1 重大な副作用
次の副作用があらわれることがあるので、観察を十分に行い、異常が認められた場合には投与を中止するなど適切な処置を行うこと。
11.1.2 脳梗塞、一過性脳虚血発作(1.5%)
11.1.3 骨髄抑制
11.1.4 感染症(22.0%)
11.1.5 進行性多巣性白質脳症(PML)(頻度不明)
本剤投与中及び投与終了後は患者の状態を十分に観察し、意識障害、認知障害、麻痺症状(片麻痺、四肢麻痺)、言語障害等の症状があらわれた場合は、MRIによる画像診断及び脳脊髄液検査を行うとともに、投与を中止し、適切な処置を行うこと。
11.1.6 皮膚粘膜眼症候群(Stevens-Johnson症候群)、中毒性表皮壊死症(Toxic Epidermal Necrolysis:TEN)(0.1%)
11.1.7 過敏症
アナフィラキシー(頻度不明)、血管浮腫(頻度不明)、発疹(14.0%)、蕁麻疹(0.6%)等の過敏症があらわれることがある。
11.1.8 腫瘍崩壊症候群(0.2%)
異常が認められた場合には直ちに投与を中止し、適切な処置を行い、症状が回復するまで患者の状態を十分に観察すること。[8.5参照]
11.1.9 間質性肺疾患(0.3%)
11.1.10 心筋梗塞、心不全、不整脈
心筋梗塞(0.4%)、心不全(1.1%)、心房細動等の不整脈(3.1%)が報告されている。
11.1.11 末梢神経障害
錯感覚(7.5%)、末梢性ニューロパチー(5.5%)、感覚鈍麻(3.3%)、筋力低下(2.2%)等の末梢神経障害が報告されている。
11.1.12 甲状腺機能低下症(0.9%)[8.6参照]
11.1.13 消化管穿孔(0.1%)
11.1.14 起立性低血圧(0.4%)
11.1.15 痙攣(頻度不明)
11.1.16 肝機能障害、黄疸(3.9%)
AST、ALT、γ-GTP上昇を伴う肝機能障害、黄疸があらわれることがある。
11.1.17 重篤な腎障害(2.2%)
腎不全等の重篤な腎障害があらわれることがある。[8.7参照]
11.1.18 催奇形性(頻度不明)
妊婦又は妊娠している可能性のある女性には投与しないこと。[9.5参照]
注1)「重大な副作用」及び「その他の副作用」の発現頻度は、未治療の多発性骨髄腫患者を対象とした国内第II相試験(MM-025試験)及び海外第III相試験(MM-020試験)、再発又は難治性の多発性骨髄腫患者を対象とした海外第III相試験(MM-009試験)、5番染色体長腕部欠失を伴う骨髄異形成症候群患者を対象とした海外第III相試験(MDS-004試験)、再発又は再燃の成人T細胞白血病リンパ腫患者を対象とした国内第II相試験(ATLL-002試験)並びに再発又は難治性の濾胞性リンパ腫及び辺縁帯リンパ腫患者を対象とした国際共同第III相試験(NHL-007試験)から集計した。
注3)本剤の承認された効能又は効果は多発性骨髄腫及び5番染色体長腕部欠失を伴う骨髄異形成症候群である。
11.2 その他の副作用
| 5%以上 | 1〜5%未満 | 1%未満 | |
| 胃腸 | 便秘(21.2%)、下痢、悪心 | 嘔吐、口内乾燥、腹痛、消化不良、口内炎、上腹部痛 | 腹部不快感、胃腸炎、腸炎 |
| 心臓 | 動悸 | ||
| 血管 | 低血圧 | 高血圧、潮紅 | |
| 呼吸器 | 呼吸困難、咳嗽 | 鼻出血、しゃっくり、口腔咽頭痛、上気道の炎症、嗄声 | |
| 筋骨格 | 筋痙縮 | 四肢痛、関節痛、筋肉痛、背部痛 | 筋骨格痛、骨痛、ミオパチー、筋骨格硬直、頚部痛 |
| 内分泌 | 甲状腺機能亢進症、クッシング症候群 | ||
| 代謝 | 食欲不振 | 低カリウム血症、低カルシウム血症、高血糖、低リン酸血症 | 脱水、低ナトリウム血症、低アルブミン血症、痛風、低蛋白血症、高カリウム血症、高クロール血症、低尿酸血症 |
| 血液 | 好酸球増加症、白血球数増加、好塩基球増加、播種性血管内凝固 | ||
| 精神・神経系 | 味覚異常 | 浮動性めまい、振戦、不眠症、頭痛、傾眠、錯乱状態 | うつ病、易刺激性、不安、気分動揺、譫妄 |
| 皮膚 | そう痒症 | 皮膚乾燥、紅斑、多汗、脱毛症 | 湿疹 |
| 眼 | 霧視、白内障 | ||
| その他 | 疲労(21.1%)、腫瘍フレア(10.9%)注2)、無力症、末梢性浮腫 | 発熱、体重減少、浮腫、倦怠感 | 悪寒、CRP増加、ALP増加、挫傷、LDH増加、胸痛、体重増加、転倒、フィブリンDダイマー増加、アミラーゼ増加 |
14. 適用上の注意
14.1 薬剤調剤時の注意
脱カプセルをしないこと。
14.2 薬剤交付時の注意
14.2.1 PTP包装の薬剤はPTPシートから取り出して服用するよう指導すること。PTPシートの誤飲により、硬い鋭角部が食道粘膜へ刺入し、更には穿孔を起こして縦隔洞炎等の重篤な合併症を併発することがある。
14.2.2 カプセルを噛み砕いたり、開けたりせずに服用するよう指導すること。
15. その他の注意
15.1 臨床使用に基づく情報
未治療の多発性骨髄腫患者を対象とした3つの海外臨床試験において、本剤投与群で対照群と比較して悪性腫瘍の発現割合が高く、本剤投与群で、急性骨髄性白血病、骨髄異形成症候群、B細胞性悪性腫瘍及び固形癌等の悪性腫瘍が発現した2)3)4)。
また、再発又は難治性の多発性骨髄腫患者を対象とした2つの海外臨床試験において、本剤投与群で対照群と比較して悪性腫瘍の発現割合が高く、本剤投与群で、基底細胞癌、有棘細胞癌及び固形癌等の悪性腫瘍が発現した5)。
未治療の慢性リンパ性白血病(承認外効能・効果)患者を対象とした海外臨床試験において、本剤投与群で対照(クロラムブシル(国内未承認))群と比較して死亡リスクが92%増加したことが報告されている。また、本剤投与群で対照群と比較して、心房細動、心筋梗塞、心不全等の重篤な循環器系の副作用の発現割合が高かったことが報告されている6)。
16. 薬物動態
16.1 血中濃度
16.1.1 単回投与
健康成人にレナリドミド3用量(5mg注)、10mg、20mg注))を単回経口投与したときのレナリドミドの薬物動態パラメータは以下のとおりであり、レナリドミドの血漿中濃度は投与約0.5〜1時間後に最高値に達し、t1/2は約2〜3時間であった。7)
| 用量 | 5mg注)(7例) | 10mg(7例) | 20mg注)(7例) |
| Cmax(ng/mL) | 113±35 | 227±46 | 521±195 |
| AUC∞(ng・h/mL) | 345±59 | 727±115 | 1462±174 |
| tmax(h) | 1.0(0.50,2.5) | 1.0(0.50,1.0) | 0.50(0.50,1.5) |
| t1/2(h) | 2.28±0.48 | 2.36±0.41 | 2.24±0.42 |
16.1.2 反復投与
<多発性骨髄腫>
再発又は難治性の多発性骨髄腫患者にレナリドミド10mg注)及び25mgを単回経口投与及び反復経口投与したときのレナリドミドの薬物動態パラメータは以下のとおりであり、レナリドミドの血漿中濃度は投与約0.5〜1時間後に最高値に達し、t1/2は約2〜3時間であった。また、反復投与による蓄積性は認められなかった。8)9)
| 用量 | 10mg注)(3例) | 25mg(6例) | ||
| 投与方法 | 単回投与 | 反復投与 | 単回投与 | 反復投与 |
| Cmax(ng/mL) | 330±116 | 316±69 | 642±163 | 721±109 |
| AUCτ(ng・h/mL) | 1063±300 | 1050±300 | 2835±1059 | 2892±952 |
| tmax(h) | 0.93(0.50,1.0) | 0.5(0.45,1.0) | 1.0(0.43,2.0) | 0.97(0.45,1.5) |
| t1/2(h) | 2.57±0.65 | 2.45±0.42 | 3.20±0.83 | 3.26±1.02 |
<5番染色体長腕部欠失を伴う骨髄異形成症候群>
5番染色体長腕部q31q33欠失を有し低リスク又は中間-1リスクの骨髄異形成症候群による貧血症状を伴う骨髄異形成症候群患者にレナリドミド10mgを単回経口投与及び反復経口投与したときのレナリドミドの薬物動態パラメータは以下のとおりであり、レナリドミドの血漿中濃度は投与2.5時間及び2.9時間後にそれぞれ最高値に達し、t1/2はそれぞれ3.3時間及び3.7時間であった。また、反復投与による蓄積性は認められなかった。10)11)
| 投与方法 | 単回投与(6例) | 反復投与(5例) |
| Cmax(ng/mL) | 145±56 | 155±47 |
| AUCτ(ng・h/mL) | 925±344a | 936±355 |
| tmax(h) | 2.52 | 2.93 |
| t1/2(h) | 3.33±0.81a | 3.70±1.20 |
16.1.3 生物学的同等性試験
<レナリドミドカプセル5mg「トーワ」>
レナリドミドカプセル5mg「トーワ」とレブラミドカプセル5mgを、クロスオーバー法によりそれぞれ1カプセル(レナリドミドとして5mg)閉経後健康女性に絶食単回経口投与して血漿中未変化体濃度を測定し、得られた薬物動態パラメータ(AUC、Cmax)について90%信頼区間法にて統計解析を行った結果、いずれもlog(0.80)〜log(1.25)の範囲内であり、両剤の生物学的同等性が確認された。12)
| 判定パラメータ | 参考パラメータ | |||
| AUC0-24(ng・h/mL) | Cmax(ng/mL) | tmax(h) | t1/2(h) | |
| レナリドミドカプセル5mg「トーワ」 | 416.9±47.2 | 168.5±29.5 | 0.87±0.41 | 2.44±0.25 |
| レブラミドカプセル5mg | 404.2±50.2 | 171.3±32.9 | 0.77±0.18 | 2.38±0.20 |
血漿中濃度並びにAUC、Cmax等のパラメータは、被験者の選択、体液の採取回数・時間等の試験条件によって異なる可能性がある。
16.2 吸収
16.2.1 食事の影響
16.3 分布
16.4 代謝
In vitro試験ではレナリドミドはヒト肝ミクロソーム及び肝細胞のいずれでも酸化や抱合等の代謝は受けなかった(外国人データ)。17)
16.5 排泄
16.6 特定の背景を有する患者
16.6.1 腎機能障害患者
腎機能障害患者にレナリドミド25mgを単回経口投与したときの薬物動態パラメータは以下のとおりであり、AUCは増加した(中等症〜重症(透析必要)腎障害で約3〜5倍)。また、腎機能の低下に伴いレナリドミドの経口クリアランス(CL/F)、腎クリアランス(CLR)は減少した(外国人データ)。20)[7.1、9.2、17.1.3参照]
| 腎機能 | 正常 (7例) | 軽症 (5例) | 中等症 (6例) | 重症(透析不要) (6例) | 重症(透析必要) (6例) |
| Cmax(ng/mL) | 605±246 | 691±110 | 592±177 | 765±81.3 | 552±140 |
| AUC∞(ng・h/mL) | 2181±703 | 2767±1094 | 6021±847 | 8191±1317 | 11121±2133 |
| tmax(h) | 1.0(0.50,2.0) | 1.0(1.0,1.0) | 1.0(0.50,1.5) | 1.5(0.50,2.0) | 1.3(1.0,2.0) |
| t1/2(h) | 3.34±0.88 | 3.67±0.70 | 10.6±3.33 | 9.22±2.44 | 15.6±1.14 |
腎機能に障害のある患者に本剤を投与する場合は、下表に示すCLcr値を参考値として本剤投与量及び投与間隔の調節を考慮すること。21)22)23)
| 用法・用量 | 腎機能(CLcr) | ||
| 中等症 30≦CLcr<60mL/min | 重症(透析不要) CLcr<30mL/min | 重症(透析必要) CLcr<30mL/min | |
| 多発性骨髄腫 | 本剤10mgを1日1回投与で開始し、2サイクル終了後忍容可能な場合は15mgに増量できる。 | 本剤15mgを2日に1回投与 | 本剤5mgを1日1回投与 (透析日は透析後に投与) |
| 5番染色体長腕部欠失を伴う骨髄異形成症候群 | 本剤5mgを1日1回投与 | 本剤2.5mgを1日1回投与a | 本剤2.5mgを1日1回投与b (透析日は透析後に投与) |
16.7 薬物相互作用
16.7.1 ジゴキシン
16.7.2 その他の薬剤
16.8 その他
<レナリドミドカプセル2.5mg「トーワ」>
レナリドミドカプセル2.5mg「トーワ」は、含量が異なる経口固形製剤の生物学的同等性ガイドラインに基づき、レナリドミドカプセル5mg「トーワ」を標準製剤としたとき、溶出挙動が同等と判断され、生物学的に同等とみなされた。27)
注)本剤の承認用法・用量(1日量)は1日1回25mg(多発性骨髄腫)、1日1回10mg(5番染色体長腕部欠失を伴う骨髄異形成症候群)である。
17. 臨床成績
17.1 有効性及び安全性に関する試験
<多発性骨髄腫>
17.1.1 国内第II相試験
65歳以上又は造血幹細胞移植の適応とならない未治療の多発性骨髄腫患者を対象とした第II相試験(MM-025試験)を実施し、レナリドミド25mg注1)+デキサメタゾン40mg注2)併用療法(Ld療法)の有効性を検討した。その結果、奏効率は83.3%[95%信頼区間:68.4,98.2](最良部分寛解3/24例、部分寛解17/24例)であった。28)
安全性評価症例26例中25例(96.2%)に副作用(臨床検査値異常を含む)が認められた。主な副作用は、発疹12例(46.2%)、好中球減少症7例(26.9%)、便秘6例(23.1%)、血小板減少症6例(23.1%)、貧血5例(19.2%)、白血球減少症5例(19.2%)、皮膚乾燥3例(11.5%)、そう痒症3例(11.5%)、斑状丘疹状皮疹3例(11.5%)、口内炎3例(11.5%)、味覚異常3例(11.5%)、倦怠感3例(11.5%)であった。28)[5.1、7.4参照]
安全性評価症例26例中25例(96.2%)に副作用(臨床検査値異常を含む)が認められた。主な副作用は、発疹12例(46.2%)、好中球減少症7例(26.9%)、便秘6例(23.1%)、血小板減少症6例(23.1%)、貧血5例(19.2%)、白血球減少症5例(19.2%)、皮膚乾燥3例(11.5%)、そう痒症3例(11.5%)、斑状丘疹状皮疹3例(11.5%)、口内炎3例(11.5%)、味覚異常3例(11.5%)、倦怠感3例(11.5%)であった。28)[5.1、7.4参照]
注1)レナリドミドの用法・用量は28日を1サイクルとし、1日1回25mgを21日間経口投与する。なお、症状に応じ適宜減量する。国内臨床試験では、レナリドミドを投与される全ての患者に対して、レナリドミドの投与開始時から抗血栓薬又は抗凝固薬を投与する規定であった。
注2)デキサメタゾンの用法・用量は28日を1サイクルとし、1日1回40mg(75歳を超える患者には20mg)を1、8、15、22日目に経口投与する。
17.1.2 海外第III相試験
65歳以上又は造血幹細胞移植の適応とならない未治療の多発性骨髄腫患者を対象とした第III相試験(MM-020試験)を実施し、レナリドミド25mg注1)+デキサメタゾン40mg注2)併用療法(Ld療法)を病勢進行まで投与したLd群、Ld療法を18サイクル(72週、1サイクル:28日)投与したLd18群及びメルファラン0.25mg/kg、プレドニゾン2mg/kg、サリドマイド200mgの併用療法を12サイクル(72週、1サイクル:42日)投与したMPT群の3群による有効性を検討した。その結果、Ld群ではMPT群に比べて主要評価項目である無増悪生存期間(PFS)の有意な延長が認められた。なお、副次評価項目である全生存期間(OS)の中間解析結果では、有意な延長は認められていない。29)
| Ld群 (535例) | Ld18群 (541例) | MPT群 (547例) | ||
| PFS | ||||
| イベント発生者数(%) | 278(52.0) | 348(64.3) | 334(61.1) | |
| 中央値a(ヵ月) [95%信頼区間]b | 25.5 [20.7,29.4] | 20.7 [19.4,22.0] | 21.2 [19.3,23.2] | |
| ハザード比c [95%信頼区間] | 0.72 [0.61,0.85] | |||
| p値(Log-rank検定) | 0.00006 | |||
| OS | ||||
| 死亡患者数(%) | 173(32.3) | 192(35.5) | 209(38.2) | |
| 中央値a(ヵ月) [95%信頼区間]b | 55.1 [55.1,NE] | 53.6 [47.0,NE] | 48.2 [44.3,NE] | |
| ハザード比c [95%信頼区間] | 0.78 [0.64,0.96] | |||
| p値(Log-rank検定) | 0.01685 | |||
PFSのKaplan-Meier曲線
Ld群の安全性評価症例において、532例中482例(90.6%)に副作用(臨床検査値異常を含む)が認められた。主な副作用は、好中球減少症169例(31.8%)、貧血125例(23.5%)、便秘119例(22.4%)、下痢112例(21.1%)、疲労107例(20.1%)、血小板減少症86例(16.2%)、末梢性感覚ニューロパチー85例(16.0%)、発疹73例(13.7%)、無力症60例(11.3%)、筋痙縮57例(10.7%)、白血球減少症56例(10.5%)、錯感覚56例(10.5%)であった。
Ld18群の安全性評価症例において、540例中481例(89.1%)に副作用(臨床検査値異常を含む)が認められた。主な副作用は、好中球減少症165例(30.6%)、便秘127例(23.5%)、疲労126例(23.3%)、貧血118例(21.9%)、下痢84例(15.6%)、発疹81例(15.0%)、末梢性感覚ニューロパチー76例(14.1%)、血小板減少症75例(13.9%)であった。29)[5.1、7.4参照]
Ld18群の安全性評価症例において、540例中481例(89.1%)に副作用(臨床検査値異常を含む)が認められた。主な副作用は、好中球減少症165例(30.6%)、便秘127例(23.5%)、疲労126例(23.3%)、貧血118例(21.9%)、下痢84例(15.6%)、発疹81例(15.0%)、末梢性感覚ニューロパチー76例(14.1%)、血小板減少症75例(13.9%)であった。29)[5.1、7.4参照]
注1)レナリドミドの用法・用量は28日を1サイクルとし、1日1回25mgを21日間経口投与する。なお、症状に応じ適宜減量する。海外臨床試験では、レナリドミドを投与される全ての患者に対して、レナリドミドの投与開始時から抗血栓薬又は抗凝固薬を投与する規定であった。
注2)デキサメタゾンの用法・用量は28日を1サイクルとし、1日1回40mg(75歳を超える患者には20mg)を1、8、15、22日目に経口投与する。
17.1.3 国際共同第III相試験
自家造血幹細胞移植の適応とならない注1)未治療の多発性骨髄腫患者446例(日本人患者25例を含む)を対象に、レナリドミド注2)、ボルテゾミブ注3)、デキサメタゾン注4)(BLd)併用療法とBLd併用療法にイサツキシマブ(Isa)注5)を上乗せしたIsaBLd併用療法を、それぞれ2:3の割合で割付け、比較するランダム化非盲検国際共同第III相試験を実施した。その結果、主要評価項目である無増悪生存期間の中央値は、IsaBLd群では到達せず、BLd群では54.34ヵ月(95%信頼区間:45.207〜推定不能)であり、IsaBLd群で統計学的に有意な延長が示された(ハザード比:0.596、98.5154%信頼区間:0.406〜0.876、p=0.0005[層別log-rank検定]、2023年9月26日データカットオフ)。30)
無増悪生存期間のKaplan-Meier曲線
IsaBLd群263例中257例(97.7%)に副作用が認められた。主な副作用は、末梢性感覚ニューロパチー142例(54.0%)、下痢96例(36.5%)、好中球減少症77例(29.3%)、疲労65例(24.7%)、便秘62例(23.6%)、注入に伴う反応61例(23.2%)、白内障55例(20.9%)、不眠症44例(16.7%)、無力症38例(14.4%)、発疹37例(14.1%)、末梢性浮腫36例(13.7%)、血小板減少症35例(13.3%)、上気道感染33例(12.5%)、肺炎31例(11.8%)、筋痙縮27例(10.3%)であった。
BLd群181例中175例(96.7%)に副作用が認められた。主な副作用は、末梢性感覚ニューロパチー105例(58.0%)、下痢66例(36.5%)、便秘47例(26.0%)、疲労40例(22.1%)、好中球減少症38例(21.0%)、末梢性浮腫34例(18.8%)、不眠症29例(16.0%)、無力症27例(14.9%)、白内障25例(13.8%)、発疹22例(12.2%)、血小板減少症21例(11.6%)、上気道感染20例(11.0%)であった。[5.1、7.1、7.4、9.2参照]
BLd群181例中175例(96.7%)に副作用が認められた。主な副作用は、末梢性感覚ニューロパチー105例(58.0%)、下痢66例(36.5%)、便秘47例(26.0%)、疲労40例(22.1%)、好中球減少症38例(21.0%)、末梢性浮腫34例(18.8%)、不眠症29例(16.0%)、無力症27例(14.9%)、白内障25例(13.8%)、発疹22例(12.2%)、血小板減少症21例(11.6%)、上気道感染20例(11.0%)であった。[5.1、7.1、7.4、9.2参照]
注1)65歳以上の大量化学療法不適応の患者、又は65歳未満であるが造血幹細胞移植併用大量化学療法の忍容性に悪影響を及ぼす可能性の高い重大な併存疾患を有する患者を選択した。
注2)レナリドミドの用法及び用量は寛解導入期間(1〜4サイクル)では42日間を1サイクルとし、1日1回25mg(CLcrが30mL/min以上60mL/min未満の患者は10mg)を、1〜14日目及び22〜35日目に経口投与した。継続投与期間(5サイクル以降)では28日間を1サイクルとし、1日1回25mg(CLcrが30mL/min以上60mL/min未満の患者は10mg)を1〜21日目に経口投与した。
注3)ボルテゾミブの用法及び用量は寛解導入期間(1〜4サイクル)では42日間を1サイクルとし、1日1回1.3mg/m2を、各サイクルの1、4、8、11、22、25、29、32日目に皮下投与した。
注4)デキサメタゾンの用法及び用量は寛解導入期間(1〜4サイクル)では42日間を1サイクルとし、1日1回20mgを、1、2、4、5、8、9、11、12、15、22、23、25、26、29、30、32、33日目(75歳以上の患者は第1、4、8、11、15、22、25、29及び32日目)に静脈内投与又は経口投与した。継続投与期間(5サイクル以降)では28日間を1サイクルとし、1日1回20mgを1、8、15、22日目に静脈内投与又は経口投与した。
注5)イサツキシマブの用法及び用量は寛解導入期間(1〜4サイクル)では42日間を1サイクルとし、1日1回10mg/kgを、最初のサイクルは5回(1、8、15、22、29日目)、2〜4サイクルは2週間間隔(1、15、29日目)で静脈内投与した。継続投与期間(5サイクル以降)では28日間を1サイクルとし、5〜17サイクルは1日1回10mg/kgを2週間間隔(1、15日目)で、18サイクル以降は1日1回10mg/kgを4週間間隔(1日目)で静脈内投与した。
17.1.4 海外第III相試験
再発又は難治性の多発性骨髄腫患者を対象とした第III相二重盲検比較試験(MM-009試験)を実施し、レナリドミド25mg注1)+デキサメタゾン40mg注2)併用療法の有効性をデキサメタゾン40mg注2)単独療法と比較した。その結果、レナリドミド+デキサメタゾン群では、無増悪期間(TTP)、OSのいずれの評価に対しても、デキサメタゾン単独群と比べて有意に延長効果が認められた。31)
| レナリドミド+デキサメタゾン群 (177例) | デキサメタゾン単独群 (176例) | ||
| TTP | |||
| イベント発生者数(%) | 73(41.2) | 120(68.2) | |
| 中央値a(週) [95%信頼区間]b | 60.1 [41.1,80.0] | 20.1 [16.1,21.1] | |
| ハザード比c [95%信頼区間] | 0.285 [0.210,0.386] | ||
| p値(Log-rank検定) | <0.001 | ||
| OS | |||
| 死亡患者数(%) | 37(20.9) | 60(34.1) | |
| 中央値a(週) [95%信頼区間]b | NE [NE] | 103.7 [82.6,NE] | |
| ハザード比c [95%信頼区間] | 0.499 [0.330,0.752] | ||
| p値(Log-rank検定) | <0.001 | ||
TTPのKaplan-Meier曲線
レナリドミド+デキサメタゾン群の安全性評価症例において、177例中164例(92.7%)に副作用(臨床検査値異常を含む)が認められた。主な副作用は、好中球減少症72例(40.7%)、疲労57例(32.2%)、便秘38例(21.5%)、筋痙攣34例(19.2%)、不眠症34例(19.2%)、血小板減少症33例(18.6%)、貧血32例(18.1%)、下痢28例(15.8%)、悪心23例(13.0%)、発疹23例(13.0%)、浮動性めまい22例(12.4%)、味覚異常22例(12.4%)、末梢性浮腫22例(12.4%)、霧視22例(12.4%)、頭痛20例(11.3%)、深部静脈血栓症19例(10.7%)、振戦18例(10.2%)であった。31)[5.1、7.4参照]
注1)レナリドミドの用法・用量は28日を1サイクルとし、1日1回25mgを21日間経口投与する。なお、症状に応じ適宜減量する。
注2)デキサメタゾンの用法・用量は28日を1サイクルとし、1日1回40mgを1〜4日、9〜12日、17〜20日目に経口投与する。これを4サイクル繰り返す。5サイクル目以降は、1日1回40mgを各サイクルの1〜4日目に経口投与する。なお、症状に応じ適宜減量する。
<5番染色体長腕部欠失を伴う骨髄異形成症候群>
17.1.5 海外第III相試験
5番染色体長腕部欠失を伴う骨髄異形成症候群患者を対象注1)とした第III相試験(MDS-004試験)を実施し、赤血球輸血依存からの離脱注2)を評価した。その結果、プラセボ群の51例中3例(5.9%)、5mg注3)群の46例中19例(41.3%)、10mg群の41例中23例(56.1%)が赤血球輸血依存からの離脱に成功した。5mg注3)群、10mg群で赤血球輸血依存から離脱した患者の割合はプラセボ群での割合と比べて有意に高かった。32)
| 割付け群 (有効性評価症例) | プラセボ群 (51例) | 5mg注3)群 (46例) | 10mg群 (41例) |
| 赤血球輸血依存から連続182日以上離脱した患者数(%) | 3例 (5.9%) | 19例 (41.3%) | 23例 (56.1%) |
10mg群の安全性評価症例69例中66例(95.7%)に副作用(臨床検査値異常を含む)が認められた。10mg群での主な副作用は、好中球減少症52例(75.4%)、血小板減少症33例(47.8%)、そう痒症18例(26.1%)、下痢13例(18.8%)、便秘9例(13.0%)、疲労7例(10.1%)であった。32)[5.1参照]
注1)MDS-004試験対象患者の詳細
・5番染色体長腕部q31欠失の細胞遺伝学的異常を有する(他の付加的細胞遺伝学的異常の有無は問わない)
・IPSS分類で低リスク又は中間-1リスク
・赤血球輸血依存性貧血を伴う(過去112日間(16週間)で、赤血球輸血していない最長期間が56日未満)
・骨髄異形成症候群の診断はFAB分類で実施
・白血球数12,000/μL以上の慢性骨髄単球性白血病患者は対象外
注2)連続182日(26週)以上赤血球輸血を必要とせず、最大ヘモグロビン濃度がベースライン値に比べて1g/dL以上増加
注3)本剤の承認用法・用量は「1日1回10mgを21日間連日経口投与した後、7日間休薬する。これを1サイクルとして投与を繰り返す。」である。
18. 薬効薬理
18.1 作用機序
18.2 In vitro試験
18.2.2 ヒト末梢血単核球におけるTNF-α、IL-1β、IL-6及びIL-12等の炎症性サイトカイン産生を阻害し、抗炎症性サイトカインIL-10の産生を促進した。また、ヒトT細胞におけるIL-2産生及びIFN-γ産生を促進した。33)
18.2.3 血管内皮細胞の遊走や微小血管の形成を抑制することにより血管新生を阻害した。33)
18.2.4 5番染色体長腕部を欠失している造血器腫瘍細胞の増殖を抑制した。また、CD34陽性造血幹細胞の分化誘導時に胎児ヘモグロビンの発現を促進した。33)
18.3 In vivo試験
18.3.1 ヒト多発性骨髄腫由来細胞株(NCI-H929)を移植した重症複合免疫不全マウスにおいて、用量依存的な腫瘍増殖抑制作用を示した。33)
19. 有効成分に関する理化学的知見
19.1. レナリドミド
20. 取扱い上の注意
20.1 薬剤管理は適正管理手順を厳守し、徹底すること1)。
20.2 開封後、直射日光及び高温・高湿を避けて保存すること。
21. 承認条件
21.1 医薬品リスク管理計画を策定の上、適切に実施すること。
21.2 本剤の製造販売・管理・使用等にあたっては、「レナリドミド・ポマリドミド適正管理手順」を適正に遵守すること。また、本手順の変更については、あらかじめ、厚生労働省の了解を受けなければならないこと。
21.3 本剤の投与が、緊急時に十分対応できる医療施設において、十分な知識・経験を有する医師のもとで、本剤の投与が適切と判断される症例のみを対象に、あらかじめ患者又はその家族に有効性及び危険性が文書をもって説明され、文書による同意を得てから初めて投与されるよう、厳格かつ適正な措置を講じること。
22. 包装
<レナリドミドカプセル2.5mg「トーワ」>
10カプセル[10カプセル×1:PTP]
<レナリドミドカプセル5mg「トーワ」>
10カプセル[10カプセル×1:PTP]
40カプセル[10カプセル×4:PTP]
23. 主要文献
- RevMate(レナリドミド・ポマリドミド適正管理手順)
- Palumbo A,et al., N Engl J Med., 366, 1759-1769, (2012) »PubMed
- McCarthy PL,et al., N Engl J Med., 366, 1770-1781, (2012) »PubMed
- Attal M,et al., N Engl J Med., 366, 1782-1791, (2012) »PubMed
- Dimopoulos MA,et al, Blood., 119, 2764-2767, (2012) »PubMed
- Chanan-Khan A,et al., Leukemia., 31, 1240-1243, (2017) »PubMed
- CC-5013-PK-005試験(レブラミドカプセル:2010年6月25日承認、申請資料概要2.7.6.6)
- CC-5013-MM-017試験[1](レブラミドカプセル:2010年6月25日承認、申請資料概要2.7.6.11)
- CC-5013-MM-017試験[2](レブラミドカプセル:2010年6月25日承認、審査報告書)
- Harada H,et al., Int J Hematol., 90, 353-360, (2009) »PubMed
- CC-5013-MDS-007試験(レブラミドカプセル:2010年8月20日承認、審査報告書)
- 社内資料:生物学的同等性試験(カプセル5mg)
- CC-5013-PK-009試験(レブラミドカプセル:2010年6月25日承認、申請資料概要2.7.6.1)
- 分布(レブラミドカプセル:2010年6月25日承認、申請資料概要2.6.4.4、2.7.6.9)
- Chen N,et al., J Clin Pharmacol., 50, 767-774, (2010) »PubMed
- CC-5013-PK-008試験(レブラミドカプセル:2010年6月25日承認、申請資料概要2.7.6.8)
- 健康人でのレナリドミドの薬物動態(レブラミドカプセル:2010年6月25日承認、申請資料概要2.5.3.1)
- 排泄[1](レブラミドカプセル:2010年6月25日承認、申請資料概要2.7.6.7)
- 排泄[2](レブラミドカプセル:2010年6月25日承認、審査報告書)
- CC-5013-PK-001試験(レブラミドカプセル:2010年6月25日承認、申請資料概要2.7.6.12)
- 腎機能障害患者[1](レブラミドカプセル:2010年6月25日承認、申請資料概要2.7.2.3)
- 腎機能障害患者[2](レブラミドカプセル:2010年8月20日承認、審査報告書)
- 腎機能障害患者[3](レブラミドカプセル:2020年2月21日承認、審査報告書)
- CC-5013-PK-004試験(レブラミドカプセル:2010年6月25日承認、申請資料概要2.7.6.14)
- Iida S,et al., Int J Hematol., 92, 118-126, (2010) »PubMed
- Chen N,et al., Cancer Chemother Pharmacol., 73, 1031-1039, (2014) »PubMed
- 社内資料:生物学的同等性試験(カプセル2.5mg)
- Suzuki K,et al., Cancer Sci., 107, 653-658, (2016) »PubMed
- Benboubker L,et al., N Engl J Med., 371, 906-917, (2014) »PubMed
- Facon T,et al., N Engl J Med., 391, 1597-1609, (2024) »PubMed
- CC-5013-MM-009試験(レブラミドカプセル:2010年6月25日承認、申請資料概要2.7.6.15)
- Fenaux P,et al., Blood., 118, 3765-3776, (2011) »PubMed
- 薬理試験の概要文(レブラミドカプセル:2010年6月25日承認、申請資料概要2.6.2)
- Gandhi AK,et al., Curr Cancer Drug Targets., 10, 155-167, (2010) »PubMed
24. 文献請求先及び問い合わせ先
文献請求先
東和薬品株式会社
学術部DIセンター
〒570-0081
大阪府守口市日吉町2丁目5番15号
電話:0120-108-932
FAX:06-7177-7379
製品情報問い合わせ先
東和薬品株式会社
学術部DIセンター
〒570-0081
大阪府守口市日吉町2丁目5番15号
電話:0120-108-932
FAX:06-7177-7379
26. 製造販売業者等
26.1 製造販売元
東和薬品株式会社
大阪府門真市新橋町2番11号